علت سیاه شدن جای زخم
در این مقاله کلینیک زخم فرسام به بررسی علت سیاه شدن جای زخم میپردازیم. تا حد قابل توجهی، عروق و رنگدانه ها رنگ زخم ها را تعیین میکنند. مشکلات رنگدانه ای اغلب حتی بیشتر از مشکلات عروقی پایدار هستند. مشکلات رنگدانه ای یک پیامد شایع پس از سوختگی جزئی و کامل، مشکلات پوست مانند ویتیلیگو، سایر ضربه های پوستی و روش های جراحی است.
تقریباً همه این بیماران حداقل برخی مشکلات رنگدانه ای را تجربه میکنند. هیپوپیگمانتاسیون و هایپرپیگمانتاسیون هم می توانند باعث مسائل زیبایی و روانی شوند که بر کیفیت زندگی بیماران تأثیر می گذارد. اطلاعات زیادی در مورد نقش و مسیرهای ملانوسیت ها در مشکلات رنگدانه ای و تغییراتی که در طول بلوغ اسکار رخ می دهد بدست آمده است. گزینه های مدیریت هیپوپیپرپگمنتاسیون شامل تکنیک های جراحی و غیرجراحی است.
آسیب شناسی و اپیدمیولوژی
تغییر رنگدانه های پوستی یا اختلالات رنگدانه ای می تواند ناشی از افزایش یا کاهش ملانین، توزیع غیر طبیعی ملانین، کاهش هموگلوبین یا رسوب مواد برون زا باشد. ملانین توسط ملانوسیت ها، سلول های تخصصی با منشأ عصبی که در لایه پایه اپیدرم قرار دارند، تولید میشود. بیوسنتز ملانین در اندامک های شبیه به لیزوزوم به نام ملانوزوم اتفاق می افتد که به حاشیه سلول منتقل شده و از نوک دندریتیک ملانوسیت ها به کراتینوسیت های اطراف منتقل می شود. هر ملانوسیت با تقریباً 36 کراتینوسیت پایه همراه است تا به اصطلاح “واحد ملانین اپیدرمال” تشکیل شود.
هیپوپیگمانتاسیون
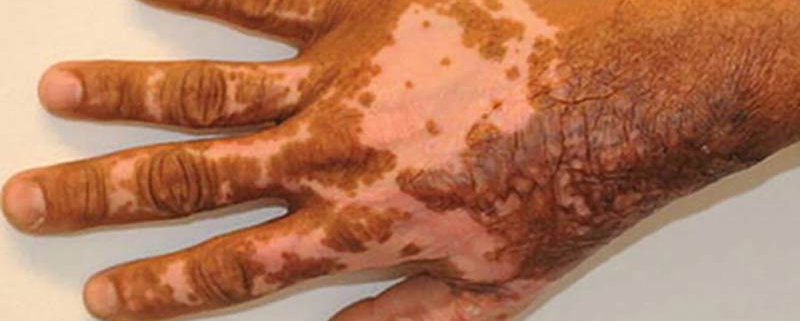
هیپوپیگمانتاسیون با روشن تر بودن ناحیه ای از پوست نسبت به رنگ پوست خود افراد مشخص میشود، اما در این اختلال، پوست به طور کامل فاقد رنگدانه نیست. این اختلال را نباید با عدم وجود کامل رنگدانه پوست، که همه رنگدانه ها وجود ندارند، اشتباه گرفت. هیپوپیگمانتاسیون شایع است و تقریباً از هر 20 نفر 1 نفر حداقل دارای یک ماکول هیپوپیگمانته است. علل شایع عبارتند از: پیسی، هیپوپیگمانتاسیون پس از التهاب، Pityriasis versicolor ، Pityriasis alba و. Halo naevi
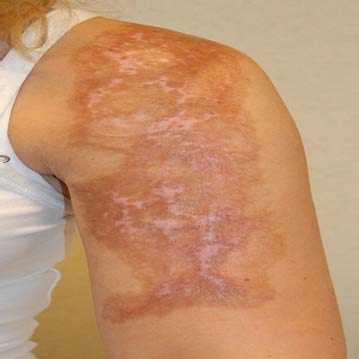
اختلالات هیپوپیگمانتاسیون ممکن است مادرزادی یا اکتسابی باشد. هیپوپیگمانتاسیون اکتسابی ممکن است در نتیجه شرایط التهابی یا ضربه مانند آسیب سوختگی باشد. در زخم های سوختگی، هیپوپیگمانتاسیون یک مشکل شایع است. اگرچه این حالت اغلب با گذشت زمان با بلوغ اسکار بهبود می یابد، اما ضایعات ماندگار رنگدانه دار یا هیپوپیگمانته ممکن است باقی بماند. اطلاعات مربوط به شیوع این شرایط پس از آسیب سوختگی کم است.
بیماری پیسی یک بیماری خود ایمنی است که در آن ملانوسیت ها را درگیر می شوند. این بیماری تقریباً 0.5-1٪ از جمعیت را تحت تأثیر قرار می دهد، در بیماران در هر سنی رخ می دهد، به طور مساوی در مردان و زنان دیده میشود، در بسیاری موارد (<20 سال) زودهنگام شروع می شود. از نظر نوع پوست و نژاد هیچ تفاوتی در شیوع وجود ندارد.
هیپرپیگمانتاسیون
هیپرپیگمانتاسیون تیره شدن یا افزایش رنگ طبیعی پوست است و در نتیجه تولید بیش از حد یا آزاد شدن غیر طبیعی ملانین در اپیدرم و یا درم در پاسخ به شرایط التهابی درون زا یا برون زا ایجاد میشود. هیپرپیگمانتاسیون سطحی در اپیدرم قرار دارد و باعث تغییر رنگ قهوه ای روشن تا قهوه ای تیره میشود. به محض اینکه رنگدانه در عمق پوست قرار می گیرد (رنگدانه پوستی)، هایپرپیگمانتاسیون درخشندگی خاکستری-قهوه ای تا خاکستری-آبی پیدا میکند. مانند هیپوپیگمانتاسیون، اختلالات هیپرپیگمانتاسیون ممکن است مادرزادی یا اکتسابی باشد و میتواند یکی از علت های سیاه شدن جای زخم باشد.
هایپرپیگمانتاسیون پس التهابی یک هایپر ملانوز واکنشی پوست است که به عنوان عارضه بعد از التهاب پوستی رخ می دهد. علل شایع این بیماری شامل آکنه ولگاریس، درماتوز اگزمایی و سوختگی است. هیپرپیگمانتاسیون پس التهابی نیز ممکن است به صورت عارضه لایه برداری شیمیایی رخ دهد.
اگرچه این تغییر رنگدانه ای را میتوان در همه انواع پوست مشاهده کرد، اما به دلیل افزایش واکنش پذیری ملانوسیت ها در پوست، بیشتر در افرادی که دارای درجه رنگدانه پوست بالا هستند ( بر اساس معیار فیتزپاتریک پوستهای درجه 4 تا 6 )دیده میشود. سیستم طبقه بندی نوع پوست Fitzpatrick اصلاح شده شامل شش دسته با انواع یک تا چهار که انواع مختلف پوست سفید است و نوع پنج “قهوه ای” و نوع شش که “سیاه” را توصیف میکند.
سوختگی شدید بر رنگدانه ها موثر هستند
طبق بررسی های کارشناسان کلینیک زخم فرسام سوختگی های شدید به طور قابل توجهی بر روند رنگدانه ها تأثیر میگذارد که با تکثیر سلولی و تمایز سلول های بنیادی ملانوسیت ها و ملانوسیت ها که در اپیدرم و فولیکول های مو واقع شده اند، تنظیم می شود. تقریباً همه بیماران سوختگی عمیق و نیمه عمیق حداقل برخی از مشکلات رنگدانه را تجربه میکنند.
زخم های سوختگی سطحی عموماً بدون مشکلات رنگدانه بهبود می یابند. اگرچه هایپوپیگمانتاسیون و هایپرپیگمانتاسیون ناشی از اسکار مضر نیست، اما می تواند مشکلات زیبایی قابل توجهی ایجاد کند و به بار روانی بزرگی برای بیماران تبدیل شود که بر کیفیت زندگی آنها تأثیر میگذارد.
بلوغ
بلوغ چهارمین و آخرین مرحله از فرآیند ترمیم زخم است و معمولاً با عنوان مرحله بازسازی نامیده میشود. تغییرات سلولی که در طول بلوغ اسکار رخ می دهد مشخص شده است. آنها با بازسازی ماتریس خارج سلولی و همچنین عادی سازی نسبت نوع III کلاژن به کلاژن نوع 1 همراه هستند.
با این حال، فرآیند بلوغ اسکار با توجه به تغییرات در ظاهر بالینی در طول زمان، کمترین قسمت بهبود زخم است. اکثر مطالعات میانگین دوره بلوغ 1 ، 2 یا چند سال را نشان می دهند. در این مرحله، تعیین میزان انحراف رنگ پوست در اثر عروق و یا پیگمانتاسیون دشوار است. با فشار دادن جای زخم با انگشت یا خط کش شفاف مانند پلکسی، جریان خون کاهش می یابد و میزان رنگدانه ها بهتر مشخص میشود.
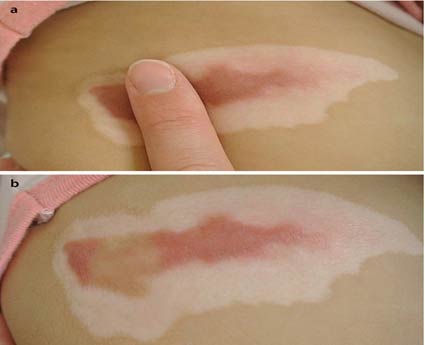
وان در وال و همکاران اولین مطالعه را بر روی الگوی بلوغ ویژگی های اسکار فردی و پیش بینی کننده اسکار شدید در جمعیت سوختگی انجام دادند. آنها یک تجزیه و تحلیل دقیق در مورد تغییرات بالینی اسکارهای سوختگی در 474 بیمار به دنبال پروتکل ارزیابی اسکار طولی انجام دادند.
مشاهدات مقیاس مشاهده گر POSAS نشان داد که همه پارامترهای اسکار، به جز عروق، در 6 ماه اول پس از آسیب بیشتر آشکار میشود. پس از 12 ماه، میانگین نمرات POSAS در مقایسه با پیگیری 6 ماهه برای عروق، رنگدانه و انعطاف پذیری به طور قابل توجهی پایین تر بود. بهبود آماری قابل توجهی در 12 ماهگی نیز برای پارامترهای عروق و رنگدانه در مقایسه با ارزیابی 3 ماهه یافت شد.
مقیاس های ارزیابی اسکار
امروزه مقیاس های زیادی برای ارزیابی ویژگی های پوست و اسکار وجود دارد. یکی از اولین و پر کاربردترین مقیاسها، مقیاس زخم ونکوور (VSS) است.
پرسشنامه POSAS نشان دهنده شدت کیفیت اسکار سوختگی شامل پارامترهایی است که رنگ پوست و رنگدانه را در مقیاس عددی 10 درجه ای نشان می دهد. علاوه بر این ، دسته های “کم رنگ ، صورتی ، قرمز ، بنفش ، مخلوط” و “هایپو ، هایپر ، مخلوط” برای هر ارزیابی اضافه می شوند. در این دسته ها ، داده های عددی را می توان برای ارائه نمره کلی شدت زخم اضافه کرد.
درمان های هیپوپیگمانتاسیون
تکنیک های غیرجراحی:
لیزر درمانی
لیزر درمانی میتواند برای درمان اختلالات رنگدانه ای در اسکار استفاده شود. در صورت وجود هیپوپیگمانتاسیون زخم، میتوان آن را با لیزر Excimer (308 نانومتر) درمان کرد. این لیزر باعث تحریک ملانوسیت ها میشود و در نتیجه هیپوپیگمانتاسیون در بافت اسکار را اصلاح میکند. سایر لیزرهای رنگدانه عمدتا بر روی وجود رنگدانه های زیاد تمرکز میکنند و باعث کاهش رنگدانه میشوند. برای انجام لیزرتراپی میتوانید به کلینیک زخم فرسام در کرج مراجعه نمایید.
درماتوگرافی
درماتوگرافی، به عنوان خالکوبی پزشکی شناخته می شود، یک روش جایگزین برای بهبود رنگ زخم، به ویژه در مناطق هیپوپیگمانته است. رنگدانه های شیمیایی مانند سایر انواع خالکوبی به درم تزریق می شوند. در صورت محو شدن رنگ با گذشت زمان، می توان درماتوگرافی را تکرار کرد.
استتار درمانی
استتار درمانی یک راه حل موقت برای پنهان کردن یک اسکار (رنگدانه دار) یا کمتر دیده شدن آن است. اغلب از کرم، اسپری یا پودر نزدیک به رنگ اصلی پوست استفاده می شود.
درم ابریژن
درم ابریژن می تواند به درمان هیپوپیگمانتاسیون اسکار کمک کند. با سایش، اپیدرم و یک لایه بسیار کوچک از درم لایه به لایه برداشته می شود و در نتیجه یک زخم سطحی ایجاد می شود. به طور معمول، سایش تا زمانی انجام می شود که لایه پوستی مایل به سفید با بیش از خونریزی جزئی ظاهر نشود.
درم ابریژن به عنوان یک روش درمانی یا در ترکیب با سایر درمانها مانند پیوند پوست یا اسپری سلولی انجام می شود. اگر از آن به عنوان یک روش درمانی استفاده شود، زخم سطحی باید خود به خود بهبود یابد. در این موارد ساییدگی باید با دقت انجام شود تا در صورت عمیق شدن زخم از مشکلات ترمیم زخم جلوگیری شود. این روش عمدتا در مورد هایپرپیگمانتاسیون استفاده می شود که رنگدانه اضافی تراشیده شده و اپیدرم جدید امیدوار است رنگدانه متعادل تری داشته باشد.
در هیپوپیگمانتاسیون، درم ابریژن عمدتا با روشی برای پیوند ملانوسیت ها از پوست سالم به مناطق رنگدانه دار مانند پیوند پوست یا سلول درمانی ترکیب میشود.
پیوند پوست
تکنیک های پیوند پوست شامل پیوندهای پوستی با ضخامت سطحی، پیوندهای پوستی با ضخامت کامل، پیوند پانچ و سایر پیوندهای پوستی می باشد.
پیوند پوست سطحی (SSG) شامل کل اپیدرم با تنها یک لایه نازک از درم است. پوست با یک درماتوم ترجیحاً از یک محل اهدا کننده مناسب برداشته می شود. منطقه اهدا کننده رنگدانه با ضخامت 0.15 میلی متر برای دستیابی به نتایج مطلوب مشخص می شود زیرا لایه پایه اپیدرم و مکمل ملانوسیت ها دست نخورده باقی می مانند.
پیوند با ضخامت کامل در مقایسه با SSG نتایج عملکردی و زیبایی بهتری را از نظر زخم ارائه می دهد. کل اپیدرم و درم پیوند می شود. برای اصلاح اختلالات رنگدانه، این روش تنها در صورتی انجام می شود که کیفیت عمومی اسکار غیرقابل قبول/مشکل ساز و ناحیه اسکار محدود باشد.
در پیوند پوست، انتخاب محل اهدا کننده پوست سالم با رنگدانه های طبیعی مناسب برای اطمینان از نتایج مطلوب کلیدی است.
نمونه برداری کوچک با ضخامت کامل از پوست سالم از قسمت پنهان بدن، به طور معمول از قسمت بالای بازو یا بالای ساق پا انجام میشود. اندازه بیوپسی می تواند 1 تا 4 میلی متر قطر داشته باشد. رنگدانه در 70 درصد موارد رخ می دهد. ملانوسیت ها از بیوپسی پانچ به صورت گریز از مرکز به ناحیه مجاور مهاجرت می کنند. عیب پیوند پانچ ظاهر سنگ فرشی است که ممکن است در دراز مدت باقی بماند.
پیوند تاول های ساکشن یک تکنیک جالب و موفق برای درمان اختلالات هیپوپیگمانتاسیون است. فشار منفی روی پوست سالم بیمار ایجاد می شود تاول های اپیدرمی ایجاد شود. برای برداشت می توان از وسایلی مانند پمپ مکش، بطری خلاء، شیلنگ یا مکنده استفاده کرد. این تاول متعاقباً برداشته می شود و به منطقه رنگدانه پیوند می شود. سایت اهدا کننده عموماً خود به خود و بدون زخم یا حداقل اسکار بهبود می یابد. ممکن است عوارض جانبی جزئی مانند هایپرپیگمانتاسیون محل اهداکننده و عدم تطابق رنگ دیده شود.
سلول درمانی
می توان از اسپری سوسپانسیون سلول اپیدرمی اتولوگ برای تقویت رنگدانه ها استفاده کرد. سوسپانسیون را می توان پس از درم ابریژن روی زخم اسپری یا در ناحیه هیپوپیگمانت تزریق کرد.
این درمان های مبتنی بر سلول را می توان به صورت (i) سوسپانسیون سلولی غیر کشت ، (ii) سوسپانسیون ملانوسیت کشت شده ، (III) سوسپانسیون کراتینوسیت/ملانوسیت کشت شده ، (IV) پیوندهای ملانوسیت مهندسی بافت تقسیم کرد. در عمل بالینی فعلی عمدتا از سوسپانسیون سلولی غیر کشت استفاده می شود. سایر گزینه های پیچیده تر ممکن است جالب باشند، اما تاکنون به ندرت به عنوان درمان بالینی مورد استفاده قرار گرفته اند. این درمانها گران و پر زحمت هستند و در حال حاضر به طور قطعی ثابت نشده است که مقرون به صرفه باشند.
میکرونیدلینگ
میکرونیدلینگ یک روش درمانی نسبتاً جدید در پوست است. نتایج امیدوار کننده ای به عنوان یک درمان کمکی برای افزایش تحویل دارو در درمان اسکار آتروفی، آلوپسی، کراتوزهای اکتینیک و اختلالات رنگدانه مانند ملیسمما نشان داده است. اثربخشی در درمان بیماری پیسی محدود است.
برش
برداشتن ناحیه هیپوپیگمانته می تواند انجام شود و باید با تکنیکی برای بستن زخم ترکیب شود. برای مناطق کوچک بسته شدن مستقیم زخم، اولین انتخاب است. برای مناطق بزرگتر و در صورت کشش قابل توجه روی لبه های زخم، تکنیک های بسته شدن اضافی مانند تکنیک کشش پوست یا گسترش بافت را می توان انجام داد.
تکنیک کشش پوست برای بستن عیوب پس از برداشتن جای زخم و زخم با اندازه محدود مناسب است. برانکارد پوستی دستگاهی است که می تواند دو لبه زخم را با فاصله زیاد به هم بکشد. نیرویی که این حرکت را می کند می تواند تنظیم شود، اما معمولاً در حدود 30 نیوتن است. بهترین نتیجه هنگام کار در چرخه های 4 دقیقه کشش و 1 دقیقه استراحت به دست می آید. پس از چند دوره، کشش زخم کاهش یافته و زخم تحت کشش قابل قبول بسته می شود. در یک مطالعه بزرگ، تعداد جداشدگی زخم محدود بود.
با استفاده از یک گسترش دهنده بافت می توان مناطق وسیعی از زخم را به طور معمول برش داد. تکنیک گسترش بافت گسترده است و اغلب برای بازسازی نواحی بزرگ زخم مانند نواحی آلوپسی سر مودار استفاده میشود.
درمان غیر جراحی هیپرپیگمانتاسیون:
درمانهای موضعی
هیدروکینون، چه به صورت مونوتراپی و چه در ترکیب با آلفا هیدروکسی اسید، اسید اسکوربیک، رتینوئیدها، کورتیکواستروئیدها و آنتی اکسیدان ها، یک عامل رنگدانه سازی متداول است. تصور میشود مکانیسم کار آن با عمل به عنوان بستر جایگزین آنزیم تیروزیناز، ملانوژنز را مهار می کند. هیدروکینون همچنین ممکن است باعث مهار سنت DNA/RNA ، تخریب ملانوسیت ها و تخریب ملانوزوم ها شود.
رتینوئیدهای موضعی از جمله ترتینوئین (اسید تمام ترانس رتینوئیک)، تازاروتن و آداپالن نیز به عنوان مونوتراپی برای درمان ضایعات رنگدانه دار استفاده می شوند. گفته می شود که رتینوئیدها با مهار تیروزیناز، القاء آپوپتوز ملانوسیت و تسریع گردش سلول های اپیدرمی عمل می کنند. همچنین تصور می شود آزلائیک اسید تیروزیناز را مهار کرده و ملانوژنز را کاهش می دهد.
لایه برداری شیمیایی
اسیدی که معمولاً در برابر هیپرپیگمانتاسیون استفاده می شود، استفاده از اسید لاکتیک است. اسید لاکتیک به طور خاص از تشکیل تیروزیناز جلوگیری می کند تا سلول های رنگدانه، رنگدانه کمتری ایجاد کنند. علاوه بر این، لایه برداری سریع سلول های پوست، رنگدانه های موجود را محو می کند. مکانیسم اثر این روش ممکن است به دلیل بازسازی اپیدرم و تسریع رسوب زدایی باشد که منجر به پراکندگی سریع رنگدانه می شود.
لیزر درمانی
هیپرپیگمانتاسیون را می توان با لیزر درمانی بر اساس فوتوترمولیز انتخابی درمان کرد. انتخاب طول موج مناسب می تواند با رنگدانه به صورت انتخابی مقابله کند. فوتوترمولیز انتخابی نشان می دهد که لیزر درمانی اجازه تخریب رنگدانه را بدون آسیب به بافت اطراف می دهد. فوتوترمولیز ملانین انتخابی را می توان با هر نور لیزری دارای طول موج در طیف جذب ملانین و سطوح انرژی کافی برای هدف گیری ملانوزومها (بیشتر مورد استفاده قرار داد. لیزرهایی که استفاده می شوند شامل: لیزر یاقوتی Q-switched (694 نانومتر)، لیزر Nd: YAG سوئیچ Q (532) نانومتر، 1064 نانومتر) و لیزر الکساندرایت Q-switch (755 نانومتر است. لیزر با انبساط حرارتی، تبخیر موضعی و ایجاد امواج صوتی که به هسته آسیب می رساند و در نهایت سلول های پر رنگدانه را تخریب می کند، باعث گرم شدن شدید ملانوزوم ها می شود. ملانین آزاد شده سپس از طریق دفع ترانسپیدرمی یا فاگوسیتوز توسط ماکروفاژهای پوستی برداشته می شود. برای موثر و خاص بودن، باید از طول موج هایی که از جذب توسط دیگر کروموفورهای پوستی جلوگیری کرده و تا عمق مورد نظر نفوذ می کنند، استفاده کرد.
درمان جراحی:
درم ابریژن
همانطور که در بالا ذکر شد، درم ابریژن می تواند به کاهش هیپوپیپرپگمانتاسیون اسکار کمک کند. در مورد هایپرپیگمانتاسیون، درم ابریژن معمولاً به عنوان یک روش درمانی واحد انجام می شود، یعنی با درمان دیگری مانند پیوند پوست ترکیب نمی شود. ایده این است که به راحتی اپیدرم شامل ملانوسیت ها و رنگدانه را بردارید و بگذارید خود به خود بهبود یابد و در نتیجه اپیدرم با غلظت کمتر ملانوسیت ها ایجاد شود. زیاد عمیق شدن توصیه نمی شود زیرا ظرفیت بازسازی پوست در زخم ها محدود است، به دلیل کاهش حضور یا حتی عدم وجود فولیکول های مو و غدد عرق. اگر زخم ها خیلی عمیق باشند و برای مدت طولانی باز بمانند، ممکن است زخم های جدید مشکلی ایجاد شود.
توصیه می شود که درم ابریژن را در فصل پاییز یا زمستان انجام دهید تا از قرار گرفتن در معرض اشعه ماوراء بنفش کم جلوگیری کنید تا خطر ایجاد رنگدانه های جدید بیش از حد کاهش یابد. همچنین توصیه می شود که درم ابریژن را با یک منطقه آزمایش کوچک، ترجیحاً در ناحیه ای که به راحتی توسط بیمار قابل ارزیابی باشد، شروع کنید.
برش
برداشتن و بستن نیز یک گزینه درمانی امکان پذیر برای ضایعات هیپرپیگمانته است که اندازه آنها محدود است. باید در نظر داشت که یک زخم (خطی) باقی می ماند و این نتیجه ممکن است شدیدتر از وضعیت اولیه باشد.
نتیجه گیری
مشکلات رنگدانه ای از ویژگی های مهم کیفیت اسکار هستند و تا حدی ویژگی های بصری یک اسکار را تعیین می کنند. هیپوپیگمانتاسیون و هایپرپیگمانتاسیون می توانند باعث ایجاد مسائل زیبایی و روانی شوند که بر کیفیت زندگی تأثیر می گذارد. درمان اختلالات رنگدانه ای مشکل است. گزینه های درمانی شامل استتار درمانی، درمان های موضعی، لایه برداری شیمیایی، لیزر درمانی، درماتوگرافی، درم ابریژن، میکرونیدلینگ، پیوند پوست، سلول درمانی و برش است. توصیه می شود ابتدا گزینه های محافظه کارانه را امتحان کرده و برای جلوگیری از عوارض جانبی، دوز درمانی را تعیین کنید.
نکات:
ناهنجاری های رنگدانه ای به هیپرپیگمانتاسیون و هیپوپیگمانتاسیون تقسیم می شوند.
درمان اختلالات رنگدانه ای مشکل است.
گزینه های غیر جراحی و جراحی در دسترس است.
صبر کنید تا ناحیه بالغ شود.
ابتدا گزینه های محافظه کارانه را امتحان کنید. در صورت امکان، ابتدا پاسخ درمان را در یک منطقه آزمایشی آزمایش کنید.
برای جلوگیری از افزایش بیش از حد و عوارض، درمان را با دوز کم شروع کنید.


پاسخ دهید
میخواهید به بحث بپیوندید؟مشارکت رایگان.